オーバービュー
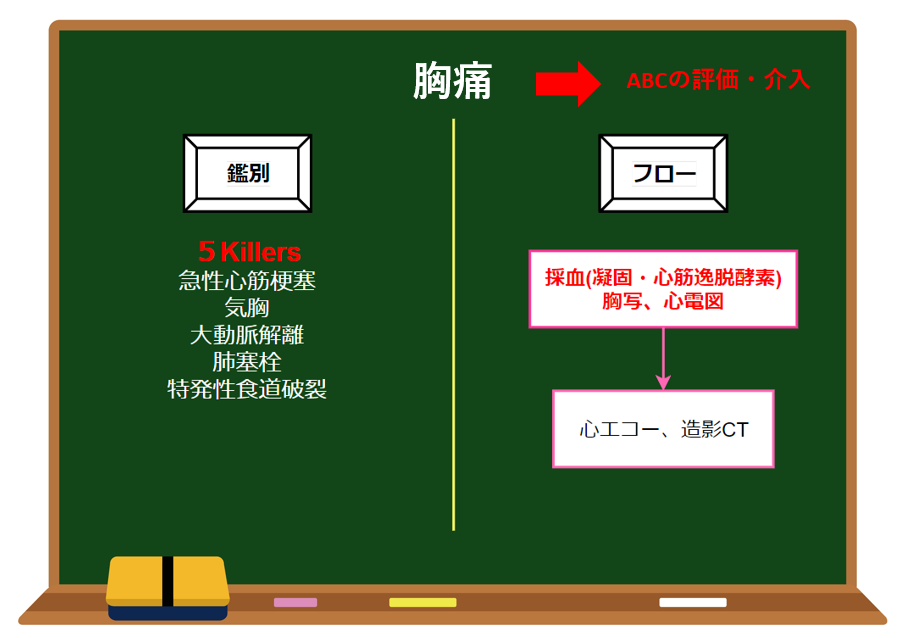
鑑別
5Killersを考える!
AMI、大動脈解離、緊張性気胸、肺塞栓、食道破裂
検査
✅血算・生化・凝固(D-dimer:肺塞栓、解離の除外)、CK、CK-MB、トロポニンT、BNP
✅胸部レントゲン
✅心電図
✅必要なら心エコー(ACSや肺塞栓の評価)、胸部造影CT(肺塞栓や大動脈解離を疑う場合)
その他の鑑別疾患
狭心症、大動脈弁狭窄症、肋骨骨折、GERD、心膜炎・心筋炎、胸膜炎、帯状疱疹、縦隔炎、骨髄炎、胸鎖関節炎、大動脈炎症候群、食道アカラシア、家族性地中海熱
その他の対症療法の疾患
- Precordial catch syndrome:一過性に肋間筋がつった状態。持続時間は数秒~数十秒。指で示せる範囲の痛みで深呼吸で痛みが悪化する。
- 肋軟骨炎:肋軟骨移行部の圧痛+介達痛。
- Mondor病:胸部の表在静脈の血栓性静脈炎。見た目で静脈炎が分かる。
- Tietze症候群:肋軟骨の腫脹と圧痛が明らか。
- 原発性肋間神経痛:シュペルマン徴候(左右に側屈すると、屈曲した側に痛みが出る)
- slipping rib syndrome:両側季肋部の痛み。第8-10肋骨は前屈位、第11-12肋骨は後屈位で痛みを誘発できる。
追加の検査
✅心電図、心エコー。
✅狭心症疑いの場合はトレッドミルや冠動脈CTなどの評価のために循環器内科紹介。
✅肋骨骨折が疑われる場合は胸部CT ⇒ 整形外科コンサルト
✅GERD疑いの場合はPPIによる診断的治療±上部消化管内視鏡。
✅帯状疱疹を疑う場合は迅速キット(デルマクイック)やVZV-IgG(ペア血清)
✅発熱や炎症反応上昇がある場合はプロカルシトニン、血液培養、胸部CT(単純/造影)、必要に応じて膠原病などの評価やMRIを検討。
✅胸水貯留がある場合は胸水穿刺 (呼吸器内科コンサルト)
⇒ 胸水の対応についてはこちら
✅心膜炎や心筋炎の検査として、心エコー、心嚢穿刺、心筋生検、心嚢水検査(細胞数、糖、アミラーゼ、総蛋白、LDH、PH、ADA、CEA、細胞診、培養・抗酸菌培養、Tb-PCR)、ウイルス検査(コクサッキーBの1~6、Aの4,9,16、アデノウイルス、パルボウイルス、サイトメガロウイルスなど)、QFT、抗核抗体、RF、ANCA、可溶性IL-2R、心臓MRIやガリウムシンチなど。
その他:心療内科紹介など
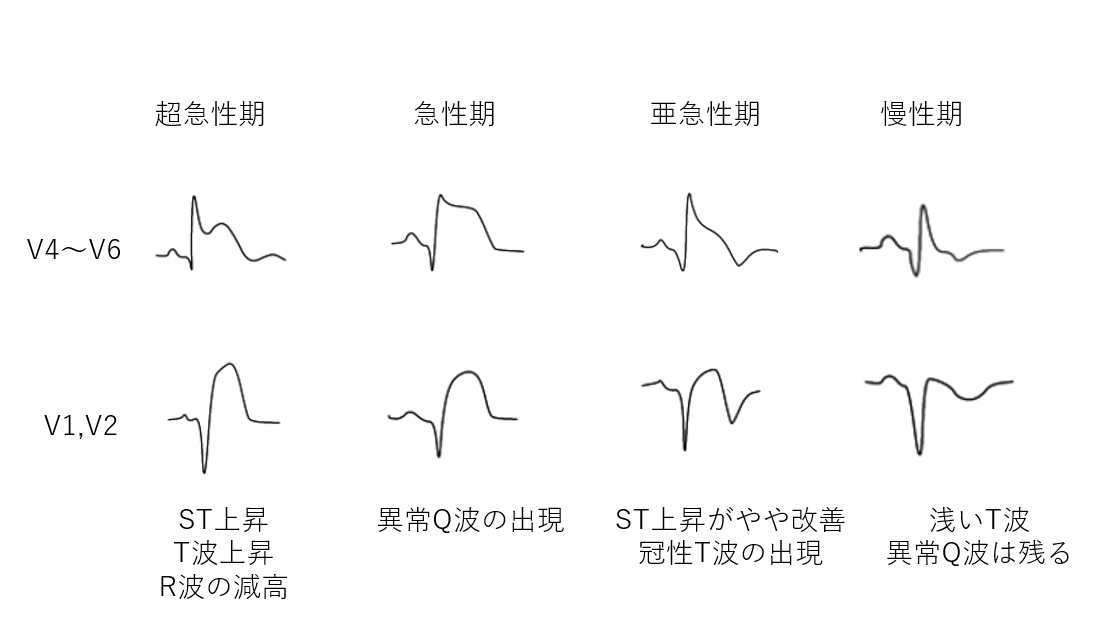
心電図の評価
ST上昇・低下の定義
基線からJ点までの垂直距離を測定
①ST上昇:連続する2つ以上の誘導で新規のJ点の上昇
V2,V3以外:1㎜以上の上昇
V2,V3:男性で40歳以上は2.0㎜、40歳未満は2.5㎜、女性は1.5㎜以上
②ST低下:「V1~V4で連続する2つ以上の誘導で0.5㎜以上(V2,3は1mm以上)のST低下(horizontal/downsloping)」または「連続する2つ以上の誘導で1㎜以上のT波の陰転化(動的Tの陰転化)やR波増高(R/S ratio>1)」
③aVRでST上昇+広範囲ST低下
④新規LBBBは心筋梗塞を疑わない(日本のガイドラインでは症状持続+新規LBBBはACSを疑う)
⑤hyper acute T wave
※ストレインパターン、脚ブロック、早期再分極は虚血と間違えやすいので注意!!
※新規の左脚ブロックは虚血の可能性を疑う!
ミラーイメージ
★ST変化がある場合は必ずミラーイメージを確認する!
| SITE |
FACING |
RECIPROCAL |
| SEPTAL |
V1,V2 |
NONE |
| ANTERIOR |
V3,V4 |
NONE |
| ANTEROSEPTAL |
V1,V2,V3,V4 |
NONE |
| LATERAL |
Ⅰ,aVL,V5,V6 |
Ⅱ,Ⅲ,aVF |
| ANTEROLATERAL |
Ⅰ,aVL,V3,V4,V5,V6 |
Ⅱ,Ⅲ,aVF |
| INFERIOR |
Ⅱ,Ⅲ,aVF |
Ⅰ,aVL |
| POSTERIOR |
NONE |
V1,V2のR波増高、V1,V2,V3,V4でST低下 |
| 右室梗塞 |
V1,V3R,V4R |
NONE |
| LMT |
aVR,aVL |
V4,V5,V6 |
✅Ⅱ,Ⅲ,aVFでST上昇がある場合は右室梗塞を確認する(房室ブロックが起きやすい)
⇒右側誘導(V3~V6を右側に貼れば良い)
✅V1,V2のR波増高(R>S)、V1~V4のST低下がある場合は後壁梗塞を確認する
⇒背側誘導(V2を肩甲骨下端へ(V8)、V1をV6とV8の間へ(V7)、V3を脊柱とV8の間へ(V9))
ST変化の鑑別
急性心筋梗塞、大動脈解離(D-dimer高値、胸写・エコーで有無の確認を!)
心室瘤、心膜炎、心筋炎、左室肥大やAS(ストレインパターン)、肥大型心筋症、冠攣縮性狭心症、早期再分極(多いです)、肺塞栓、高K血症、ブルガダ症候群

HEARTスコア
| |
2 |
1 |
0 |
| History |
ACSらしさ高 |
ACSらしさ中 |
ACSらしさ小 |
| ECG |
ST変化あり |
非特異的再分極
LBBB、LVH |
正常 |
| Age |
>65歳 |
45~65歳 |
<45歳 |
| Risk |
3つ以上 |
1~2 |
0 |
| Tn |
上限3倍以上 |
上限1~3倍 |
正常 |
0~3点:低リスク、4~6点:中リスク、7~10点:高リスク
TIMIリスクスコア
| ①年齢≧65歳以上 |
| ②3つ以上の冠危険因子 |
| (家族歴、高血圧、高コレステロール血症、糖尿病、喫煙歴) |
| ③既知の冠動脈疾患(50%以上の狭窄) |
| ④0.5㎜以上のST変化 |
| ⑤心筋逸脱酵素の上昇 |
| ⑥7日以内の使用歴 |
| ⑦24時間以内に2回以上の胸痛 |
0~2点:低リスク、3~4点:中リスク、5点以上:高リスク
(引用:Antman EM,et al:JAMA 284:835-842,2000.)
NSTE-ACSのリスク層別化
| リスク |
治療戦略 |
| 高 |
即時侵襲的治療戦略
(2時間以内)
|
薬物治療抵抗性の胸痛
不安定な血行動態
致死性不整脈または心停止
機械的合併症(急性僧帽弁逆流など)
一過性のST上昇、反復性の動的ST-T変化 |
| 高 |
早期侵襲的治療戦略
(12~24時間以内)
|
心筋梗塞に合併する心筋トロポニン値の上昇および下降
新たな心電図変化(動的ST-T変化)
GRACEリスクスコア>140 |
| 中 |
後期侵襲的治療戦略
(72時間以内)
|
糖尿病
腎機能障害(糸球体濾過量<60mL/分/1.73m²)
低心機能(EF<40%)
早期の梗塞後狭心症
血行再建の既往(PCI、CABG)
GRACEリスクスコア109~140 |
| 低 |
初期保存的治療戦略 |
上記以外 |
日本循環器学会 急性冠症候群ガイドライン(2018年改訂版)より引用

2015 ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation | European Heart Journal | Oxford Academicより引用
判断に困った場合の対処
① 以前の心電図と比較する
② 心電図、心筋逸脱酵素を繰り返し評価を行う
ランキングに参加中
読んでいただき感謝申し上げます。
クリックして投票いただけると励みになります!