糖尿病の診断基準
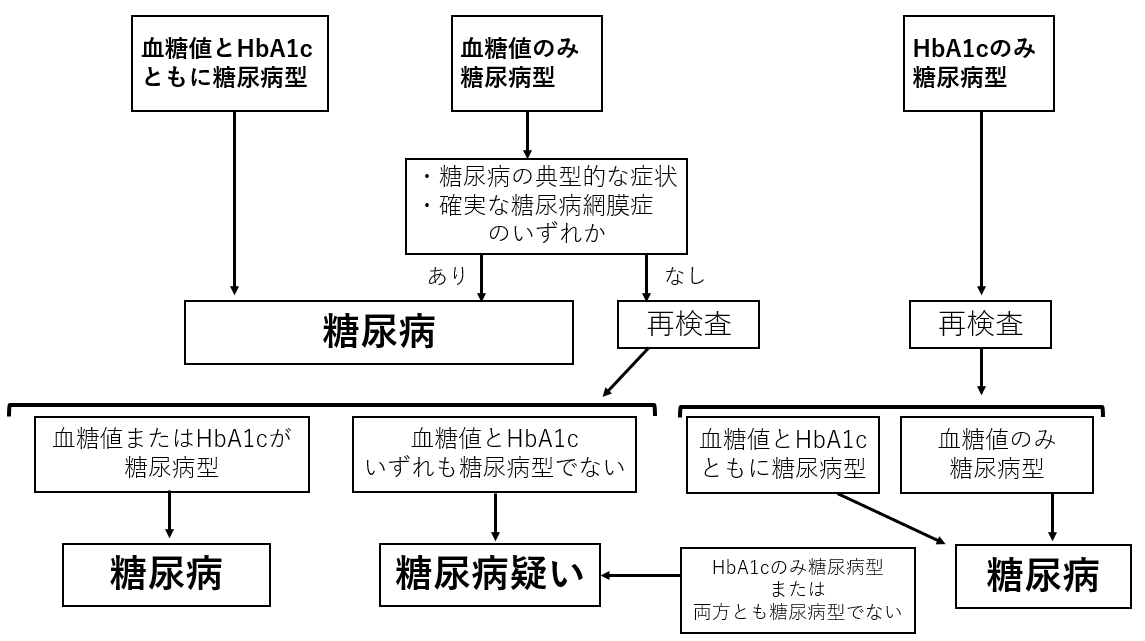
*糖尿病型
空腹時血糖≧126mg/dl、75gOGTT≧200mg/dl、HbA1c(NGSP)≧6.5%
治療開始の目安
✅コントロール目標を満たしていない場合は食事運動療法を開始する。(薬物療法を併用しても良い)
⇒食事運動療法を2~3ヶ月行い、目標に達しない場合は薬物療法を開始する。
✅HbA1c≧7.5、血糖値250~300mg/dl以上の場合は最初から薬物療法を併用する。
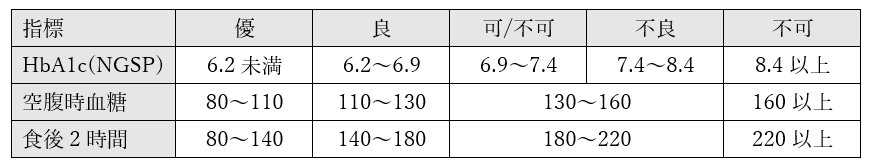
✅HbA1c<6.0を目標
✅合併症予防のためのコントロール目標はHbA1c<7.0
(空腹時血糖130以下、食後2時間値180以下)
高齢者(65歳以上)のコントロール目標
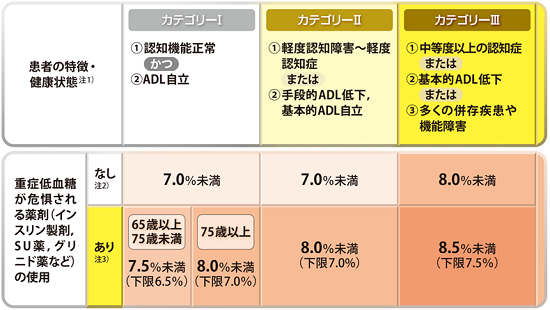
(引用:一般社団法人 日本糖尿病学会HP)
HbA1c7.0:空腹時血糖130以下、随時血糖180以下
HbA1c8.0:空腹時血糖150以下、随時血糖200以下
初診時の検査項目
★外来患者の場合は以下の検査を可能な範囲で提出する。
採血、血糖値、体重、BMI、腎機能、HbA1c±グリコアルブミン(食後高血糖が目立つ症例、血糖とHbA1cに乖離のある症例、腎不全・貧血・ヘモグロビン異常などHbA1cがあてにならない症例で測定する)、TG、T-Chol、HDL-C、LDL-C、UA、FT4、TSH、尿定性・沈査、随時尿中Alb/Cr比(UACR)、血清CPR(空腹時)、血中インスリン値(空腹時測定。インスリン非使用下で測定)、抗GAD抗体、抗IA-2抗体、眼科診察、腹部エコー(膵腫瘍などのチェック)
★入院では以下も追加する
グルカゴン負荷後CPR(6分後)、尿中CPR(24時間蓄尿)、ABI、心エコー、末梢神経障害の検査(腱反射と振動覚)、自律神経のチェック(CV R-R値測定)、眼科診察
◆空腹時の血中CPR
0.5ng/ml以下でインスリン依存状態
※インスリン依存状態・・・インスリンなしでは生命を維持できない状態(ケトーシスになる)。多くは「1型糖尿病」の患者で見られる状態。末期の2型糖尿病患者でも同様の状態になることがある。
◆尿中CPR(24時間蓄尿)
20μg/日以下でインスリン依存状態
◆随時の血中CPR
1.0ng/ml以下でインスリン依存状態を疑う。
◆CPR6
グルカゴン1mg静注6分間後の血中Cペプチド1.0ng/ml未満はインスリン依存状態
◆HOMA-β(空腹時血糖140以下の場合に使用)
(空腹時インスリン値×360)÷(空腹時血糖値-63)
30%以下でインスリン分泌能低下
◆CPI(空腹時血糖140以上の場合に使用)
(空腹時CPR÷空腹時血糖)×100
0.8未満の場合はインスリン治療適応
1.2以上の場合は食事運動療法・薬物療法の適応
◆HOMA-IR
(空腹時インスリン値×空腹時血糖値)÷405
1.6以下が正常、2.5以上でインスリン抵抗性あり。
治療ステップ1
若年者かつ腎機能正常の場合
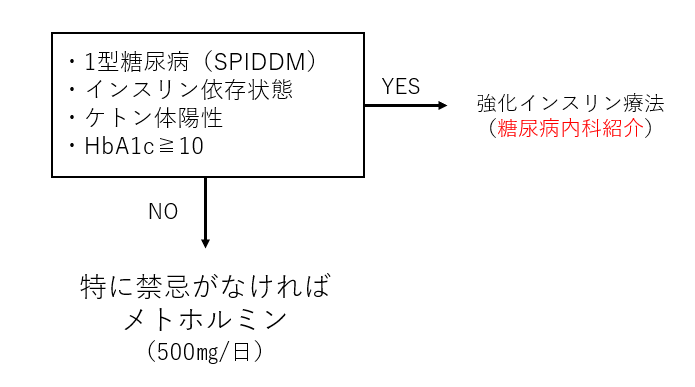
高齢者または腎機能低下患者の場合

治療ステップ2
若年者かつ腎機能正常の場合
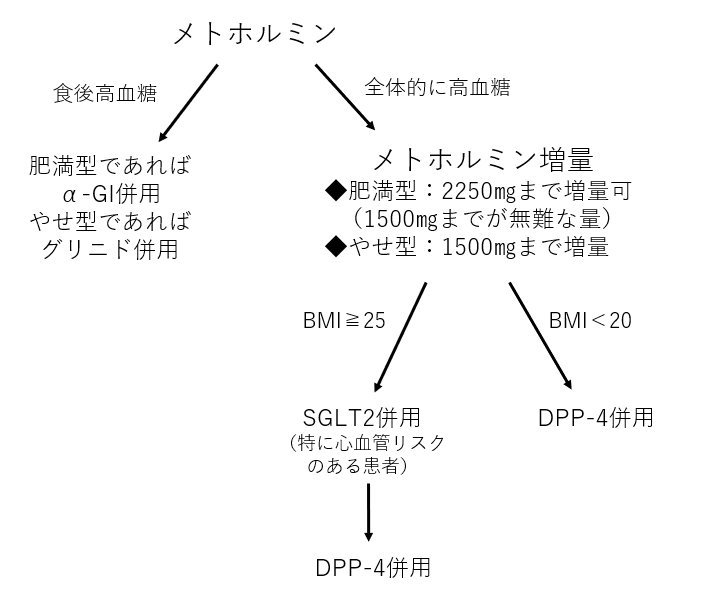
高齢者または腎機能低下患者の場合

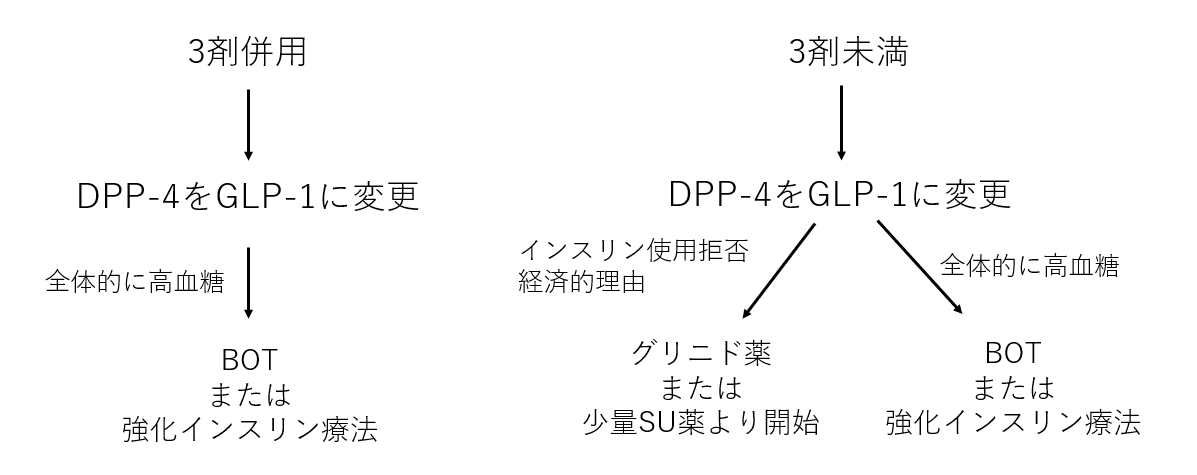
治療ステップ3
★この段階になったら糖尿病内科コンサルト必須
血糖降下薬のまとめ
■ビグアナイド薬(メトホルミン)

■DPP-4阻害薬
ジャヌビア、トラゼンタ、エクア、ネシーナ、グラクティブ、テネリア

■GLP-1受容体作動薬
内服:リベルサス
注射:トルリシティ、ビクトーザ、オゼンピック、バイエッタなど

■グリニド薬
グルファスト、シュアポスト、ファスティック

糖吸収・排泄調整薬
■SGLT2阻害薬
スーグラ、フォシーガ、ルセフィ、ジャディアンス、カナグルなど

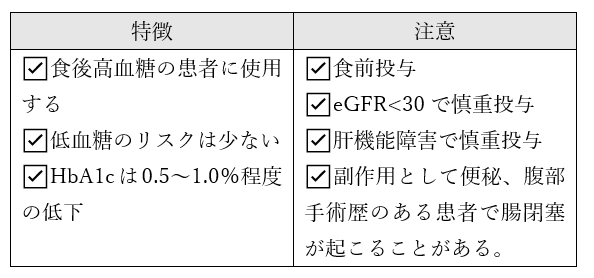
■α-GI
グルコバイ、ベイスン、セイブル
■SU薬
グリミクロン、アマリール、オイグルコン、ダオニール

✅導入方法については急性期の血糖コントロールの項を参照
✅在宅自己注射の準備:自己注射の指導、血糖測定器を病院から貸出、インスリンの針を処方
✅在宅自己注射加算(外来)
✅血糖自己測定器加算(外来):1型の場合は月120回(1日4検、毎食前・眠前)、2型の場合は月60回(1日2検 朝食前・夕食前)
フォローアップのためのルーチン検査
・2ヶ月に1回採血(血糖は随時で検査)
・半年に1回尿検査(尿蛋白陰性の場合は尿Alb)
・年に1回胸部X線写真・心電図(健診で代用可)
・年に1回眼科受診
・年に1回末梢神経障害の検査(腱反射と振動覚)
・1~2年に1回は頸動脈エコーやABI
・がん検診は定期的に受けるように勧める。(便潜血2回法など)
シックデイルール
①脱水の予防のため、1日1~1.5L程度の水分を摂取する
②ケトン体産生を予防するため、食事は炭水化物メインとする
③1日以上摂取不可能になった場合は速やかに医療機関を受診する
④基礎インスリンは中止しない。Bolusのインスリンは食事量で調節する
⑤血糖降下薬は以下を参考に減量・中止する。
| |
食事量2/3 |
食事量半量以上 |
食事量半量以下 |
| ビグアナイド |
中止 |
中止 |
中止 |
| SGLT-2 |
中止 |
中止 |
中止 |
| GLP-1 |
中止 |
中止 |
中止 |
| αグルコシダーゼ |
中止 |
中止 |
中止 |
| DPP-4 |
通常量 |
中止しても良い |
中止 |
| グリニド |
通常量 |
半量内服 |
中止 |
| SU薬 |
通常量 |
半量内服 |
中止 |
ランキングに参加中
読んでいただき感謝申し上げます。
クリックして投票いただけると励みになります!