
鑑別疾患
★血小板は10万未満になったら評価するべし!
偽性血小板減少症、DIC(重症感染症)、化学療法(治療関連MDSも含む)、薬剤性(HITを含む)、肝硬変、ITP、サイトメガロウイルス、EBウイルス、血球貪食症候群、TTP、HUS、膠原病(SLE:エバンス症候群、SJS、成人スティル病)、血液疾患(再生不良性貧血、MDS、白血病、骨髄癆:骨髄癌腫症等、巨赤芽球性貧血、血管内リンパ腫)、慢性DIC(大動脈瘤、心室瘤、巨大血管腫、固形癌)、リンパ増殖性疾患(IgG4関連疾患、キャッスルマン病、TAFRO症候群)、抗リン脂質抗体症候群、特殊な感染症(SFTS、レプトスピラ、リケッチア)、先天性血小板減少症など
免疫性血小板減少症の原因
SLE、抗リン脂質抗体症候群、Evans症候群、甲状腺疾患(甲状腺自己抗体陽性例)、慢性リンパ性白血病、悪性リンパ腫(大顆粒リンパ球性リンパ腫やホジキンリンパ腫)、MGUS、原発性マクログロブリン血症、IgG4関連疾患、キャッスルマン病、TAFRO症候群、HIV、HCV、ヘリコバクターピロリ感染、その他のウイルス感染症(CMV、EBウイルス、VZVウイルス、風疹、SARSなど)、ワクチン接種
最初の検査
✅血液内科コンサルト
✅DICの確認!(特に重症感染症の時)
✅血小板減少を来す薬剤の変更・中止を検討
✅化学療法歴、放射線治療歴の確認
✅一般採血(EDTAの採血管をヘパリンのものに変更して採血)、リンパ球分画(偽性血小板減少で上昇する)、目視(Fragmentationの確認⇒DIC/TTP、芽球の評価など)、Ret(造血能の確認)、血培(重症感染症が疑われる場合)、尿定性・沈査(膠原病の腎障害や溶血によるヘモグロビン尿)、トランスアミナーゼ、ALP、γ-GTP、ChE、T-Bil、D-Bil、凝固(PT、APTT、FDP、Fib、ATⅢ)⇒ DICや肝硬変などの評価。
✅DICの場合は凝固活性化マーカー(TAT)と線溶活性化マーカー(PICなど)を評価する。
✅肝硬変が疑わしい場合は腹部エコー(肝障害の鑑別はこちら)
✅ウイルス感染症の除外(CMV、EBVなどの評価)
追加の検査
✅必要に応じて下記を追加する。
抗核抗体(160倍以上の場合は染色型の結果に応じて追加抗体を提出)、ds-DNA、補体(C3,C4,CH50)、SS-A、SS-B、免疫グロブリン、血沈、フェリチン、PA-IgG、HIT抗体、ピロリ抗体、C7-HRP、VCA-IgM、VCA-IgG、EBNA、EBV-DNA、HBs抗原・HCV抗体、HIV抗体、骨髄穿刺(血液内科コンサルト)、胸腹CT(肝硬変や脾腫の確認、リンパ節腫脹の確認)、腹部エコー、可溶性IL-2R、HTLV-1抗体(陽性であればWB法またはLIA法で確認)、溶血が疑われる場合はハプトグロビンやクームス試験。
✅リン脂質抗体症候群の検査 ⇒ ループスアンチコアグラント、抗カルジオリピン抗体、カルジオリピンβ2グリコプロテイン
✅血球貪食の検査 ⇒ 目視、CMV、EBVの精査、可溶性IL-2R、フェリチン、TG、骨髄穿刺)
✅ITPの検査 ⇒ PA-IgG、ピロリ抗体や尿素呼気試験、HCV抗体、HIV抗体、胃カメラ(ピロリ胃炎の確認)
✅TMAの検査 ⇒ 目視(Flagmentationの確認)、PLASMICスコア、ADAMS-13活性・インヒビター、便培養、TTPの原因の鑑別:補体C3,C4,CH50、抗核抗体、抗ds-DNA抗体、抗Sm抗体、抗Scl-70抗体、抗セントロメア抗体、ループスアンチコアグラント、カルジオリピン抗体、カルジオリピンβ2グリコプロテイン、ビタミンB12
✅巨赤芽球性貧血の検査 ⇒ 目視、ビタミンB12、葉酸、悪性貧血が疑われる場合 ⇒ 抗内因子抗体、抗胃壁抗体、上部消化管内視鏡
✅血管内リンパ腫の検査 ⇒ 可溶性IL-2R、PET-CTやガリウムシンチ、皮膚のランダムバイオプシー、骨髄穿刺)
✅リンパ増殖性疾患の検査 ⇒ 免疫グロブリン、IgG4、可溶性IL-2R、RF、抗核抗体、SS-A、SS-B、ANCA、HIV、EBVの検査(VCA-IgM/IgG、EBNA、EBV-DNA、組織のEBER染色)、血清M蛋白の評価(血清蛋白分画 ⇒ Mピークあれば血清FLC、血液・尿の免疫固定法、尿中BJP、骨髄穿刺)、造影CT、PET-CTやガリウムシンチ ⇒ リンパ節生検や節外病変の生検、IgG4関連疾患やシェーグレン疑いなら口唇生検、必要に応じて骨髄穿刺。
キャッスルマン・TAFRO・POEMSを疑う場合 ⇒ 血清VEGF、血清IL-6、HHV-8の検査(HHV-8 DNA定量・組織のLANA-1染色)、EBウイルスの検査(VCA-IgM、VCA-IgG、EBNA、EBV-DNA、組織のEBER染色)を提出
膠原病内科コンサルトも検討!
✅特殊な感染症の検査(SFTS・リケッチア・ライム病・レプトスピラ症)
*発熱、肝腎機能障害、血小板減少、皮疹や刺し口などから疑う
*検査は国立感染症研究所に依頼する(保険内検査はリケッチア等の一部しか承認されていない。血液や尿のペア血清やPCRを提出する)
※慢性炎症性疾患、蛋白アルブミン乖離がある場合はアミロイドーシスの評価
- AL型(限局性が多い)の評価は、血清M蛋白の評価、血清遊離軽鎖、尿中BJ蛋白、骨髄穿刺の評価を行う。
- AA型(全身性が多い)の評価は、血清アミロイドA、尿検査、抗核抗体、RF、抗CCP抗体、SS-A、SS-B、QFT、消化管内視鏡(生検、炎症性腸疾患の評価)、腸管・肝臓・骨髄・皮膚・腹壁脂肪からの生検、腎障害があれば腎生検、心アミロイドーシスの評価(心電図、心エコー、必要に応じて心生検、シンチ)、神経症状がある場合は神経生検、神経伝導速度検査。
急性期DICスコア
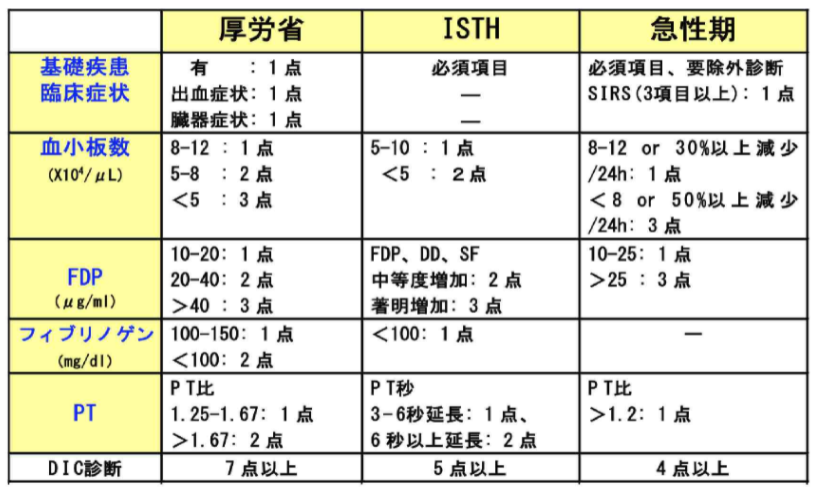
✅基本的には急性期DICスコアを使用する。
✅白血病群の場合は厚生労働省の基準を用いる(出血症状と血小板群を除いて4点以上)
✅ATⅢとフィブリノーゲン低下はDICを示唆する。
4T’s score(HITのリスクスコア)
| |
2点 |
1点 |
0点 |
| 血小板減少 |
>50%の減少があり、かつ最低値≧2万/μL |
30-50%の低下あり。もしくは最低値が1-1.9万/μL |
<30%の低下あり。もしくは最低値が≦1万/μL |
| 発症タイミング |
ヘパリン曝露後5-10日で発症。過去30日以内に曝露歴がある場合。曝露後1日で発症 |
ヘパリン曝露後>10日経過して発症。もしくは曝露歴が不明。過去31-100日以内のヘパリン投与歴がある場合は1日以内での発症 |
ヘパリン曝露後4日以内での発症。もしくはヘパリン曝露なし。 |
| 血栓症 |
ヘパリンボーラス投与後に新規血栓症やアナフィラクトイド反応あり |
進行性。再発性の血栓症あり。皮膚紅斑。血栓症の疑いあり。 |
なし |
| 他の血小板減少の原因 |
なし |
可能性あり |
確実にあり |
0-3点は低リスク、4-5点は中リスク、6-8点は高リスク。
ヘパリン起因性血小板減少症の診断・治療ガイドライン
血小板減少を来しやすい薬剤
ヘパリン(HIT)、アセトアミノフェン、NSAIDS、抗てんかん薬(カルバマゼピン、バルプロ酸、フェニトイン)、抗菌薬(β-ラクタム、バンコマイシン、リネゾリド、ST合剤、リファンピシン)、H2ブロッカー、PPI、スタチン(シンバスタチン)、抗不整脈薬(アミオダロン、キニジン)、抗精神病薬(ハロペリドール)

序:TMAの分類と診断より

血栓性微小血管症(TMA)と播種性血管内凝固(DIC)の早期鑑別診断より
PLASMICスコア
- 血小板数<3万/μL +1
- クレアチニン<2mg/dL +1
- 溶血の指標:網状赤血球>2.5%、ハプトグロビン検出なし、間接ビリルビン>2mg/dL +1
- 一年以内にがん治療を受けていない(活動性の悪性腫瘍なし) +1
- 骨髄移植または臓器移植の経験がない +1
- MCV<90fL +1
- PT-INR<1.5 +1
低リスク:0~4点、中間リスク:5点、高リスク:6~7点
✅5点以上⇒ADAMS13測定・血漿交換を検討。
ランキングに参加中
読んでいただき感謝申し上げます。
クリックして投票いただけると励みになります!